A Diretriz 2026 da American Heart Association (AHA) e da American Stroke Association (ASA) atualiza o manejo precoce do AVC isquêmico agudo, reforçando que se trata de uma condição altamente tempo-dependente. O documento destaca que organização do sistema de cuidado e rápida implementação de terapias de reperfusão são determinantes de sobrevida e desfecho funcional, com integração entre pré-hospitalar, emergência, imagem, neurologia e terapia endovascular.
Conscientização populacional e reconhecimento precoce
Campanhas de conscientização são apontadas como essenciais para reduzir o tempo entre o início dos sintomas e o primeiro contato médico. A diretriz ressalta a importância de:
-
Reconhecer sinais de AVC precocemente.
-
Identificar, ainda no pré-hospitalar, suspeita de oclusão de grande vaso (potencial elegibilidade para trombectomia).
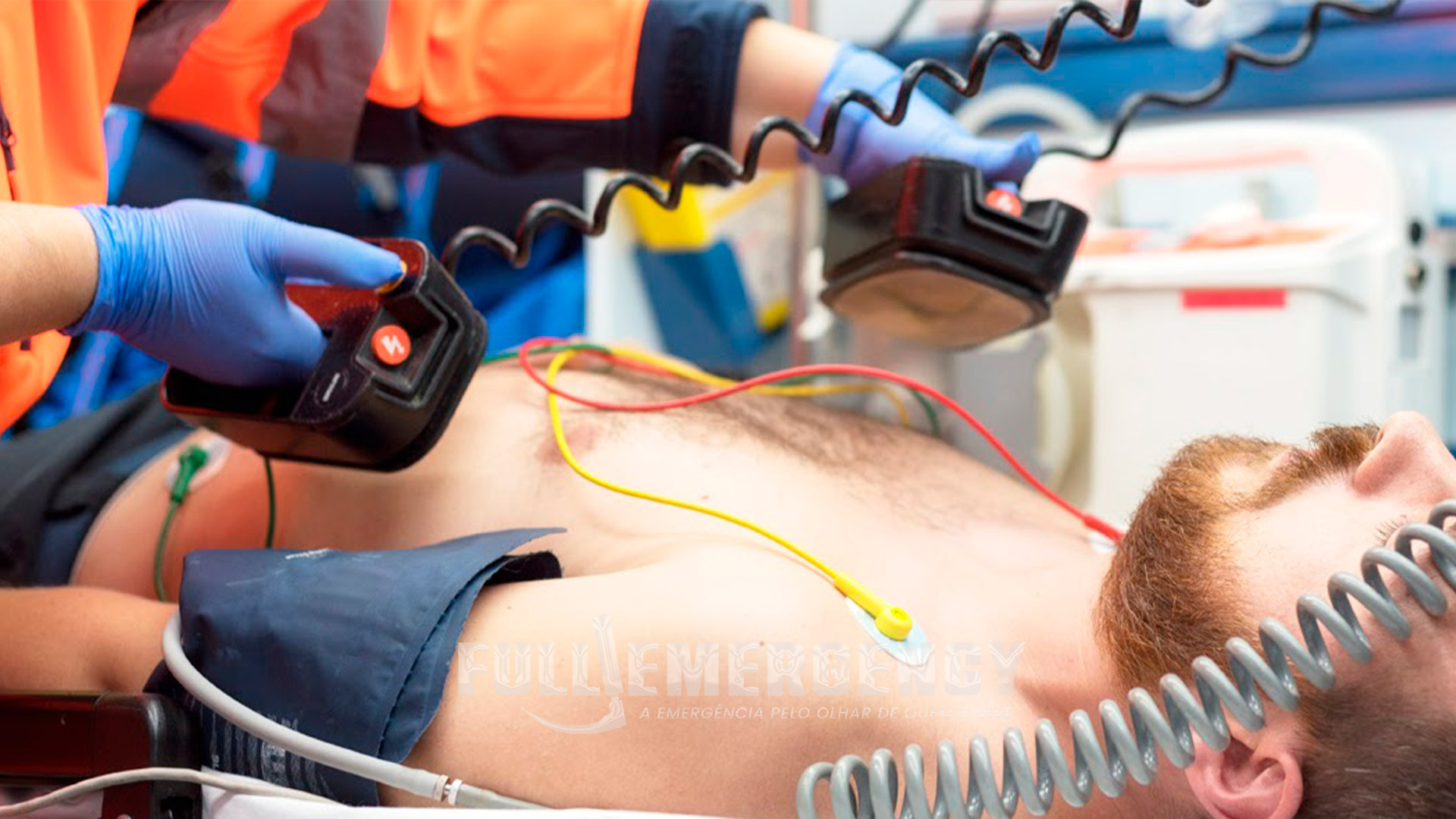
Atendimento pré-hospitalar
Os serviços de emergência devem:
-
Utilizar escalas de reconhecimento de AVC de forma sistemática.
-
Realizar pré-notificação ao hospital.
-
Seguir métricas de qualidade assistencial.
Destino hospitalar e oclusão de grande vaso
Quando houver suspeita de oclusão proximal, recomenda-se encaminhamento preferencial a centros com capacidade de trombectomia, desde que isso não gere atrasos excessivos ou risco clínico adicional.
Unidades móveis de AVC e Telestroke
Unidades móveis de AVC
Podem reduzir o tempo até trombólise intravenosa, mas a implementação deve ser criteriosa, limitada a cenários com viabilidade logística e custo-efetividade.
Telestroke
É consolidada como padrão de cuidado, com recomendação forte e alto nível de evidência, ampliando acesso à trombólise em hospitais sem neurologista presencial e reduzindo desigualdades regionais.
Avaliação na emergência e estratificação neurológica
Na chegada ao departamento de emergência, a avaliação deve ser rápida, estruturada e sistemática (história clínica, exame físico geral e neurológico).
NIHSS como ferramenta central
A diretriz reforça o uso rotineiro da NIHSS para:
-
Quantificar gravidade do déficit.
-
Apoiar seleção terapêutica.
-
Estimar prognóstico (um dos principais preditores de mortalidade e desfecho funcional).
Exames laboratoriais e princípio do “não atraso terapêutico”
A diretriz estabelece que:
-
Glicemia capilar é o único exame obrigatório antes da trombólise IV.
-
Outros exames não devem atrasar a administração do trombolítico, salvo suspeitas clínicas específicas (ex.: uso de anticoagulantes, distúrbios hemorrágicos).
Neuroimagem na fase hiperaguda
Tomografia de crânio sem contraste
É obrigatória e deve ser imediata para excluir hemorragia intracraniana.
Angiotomografia e perfusão
-
Angiotomografia: recomendada quando houver suspeita de oclusão de grande vaso.
-
Perfusão cerebral: útil para seleção em janela estendida.
Ponto-chave: imagem avançada não deve atrasar trombólise intravenosa quando indicada.
Manejo clínico inicial (suporte fisiológico)
Oxigenação, via aérea e ventilação
-
Oxigênio suplementar apenas se saturação < 94%.
-
Proteção de via aérea/intubação: reservada a rebaixamento de consciência ou falência respiratória.
Controle da pressão arterial
-
Sem trombólise: tratar apenas se PA ≥ 220/120 mmHg.
-
Candidato à trombólise: reduzir para < 185/110 mmHg antes e manter < 180/105 mmHg após.
Controle metabólico e temperatura
-
Glicemia: evitar hipo/hiperglicemia (meta 140–180 mg/dL).
-
Febre: tratar de forma agressiva.
-
Hipotermia terapêutica: não recomendada rotineiramente.
Terapias de reperfusão
Trombólise intravenosa
Indicada até 4,5 horas em pacientes elegíveis.
-
Alteplase: agente padrão-ouro.
-
Tenecteplase: alternativa aceitável em cenários selecionados, especialmente quando trombectomia mecânica estiver planejada (bolus único), sem substituir universalmente a alteplase.
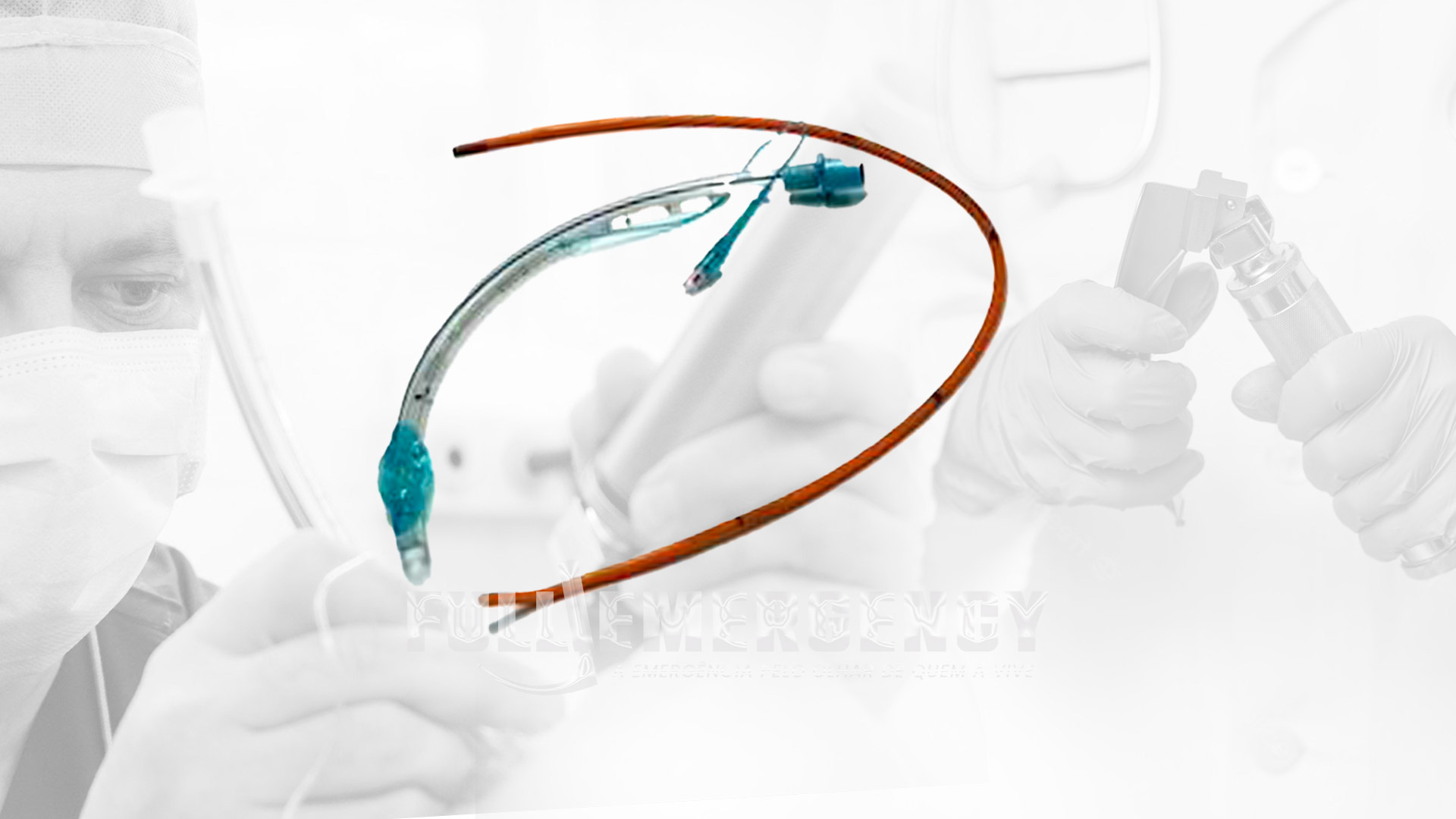
Trombectomia mecânica
Fortemente recomendada em:
-
Janela clássica: até 6 horas.
-
Janela estendida: 6 a 24 horas, com critérios de imagem apropriados.
Pode ser realizada em pacientes com ou sem trombólise IV. Pacientes com NIHSS mais baixo podem ser considerados se apresentarem déficits claramente incapacitantes.
Populações e cenários especiais
Circulação posterior (ex.: artéria basilar)
Há evidência crescente em favor da trombectomia, com decisão individualizada (gravidade, tempo, imagem e experiência do centro).
Pediatria
Trombólise e trombectomia podem ser consideradas em centros especializados, apesar de evidência limitada, reforçando a necessidade de suspeição precoce e protocolos específicos.
Antiagregação, anticoagulação e neuroproteção
-
Antiagregação (ex.: AAS): após excluir hemorragia; aguardar 24h em pacientes trombolisados.
-
Anticoagulação: não indicada na fase hiperaguda; iniciar posteriormente conforme etiologia.
-
Neuroproteção: diretriz reafirma ausência de benefício clínico comprovado.
Cuidados intra-hospitalares e prevenção de complicações
Stroke units
Recomendadas por reduzirem mortalidade, dependência funcional e tempo de internação.
Disfagia e suporte clínico
-
Triagem de disfagia antes de liberar dieta oral (reduz pneumonia aspirativa).
-
Avaliação nutricional precoce, suporte enteral quando necessário e profilaxia de TEV fazem parte do cuidado padrão.
AVC isquêmico pediátrico
A diretriz enfatiza que o maior desafio é o subdiagnóstico; protocolos específicos ajudam a reduzir atrasos e ampliar acesso oportuno às terapias em centros especializados.